یکی از مهمترین و حیاتیترین موارد مورد نیاز در بدن انسانها و بسیاری از موجودات زنده خون است. خون از چندین سلول در مغز استخوان تشکیل شده و با جریان یافتن در رگها مواد مورد نیاز بدن را به تمام بافتها و سلولهای بدن میرساند.
بنابراین هر گونه مشکلی که در بدن بوجود بیاید از طریق معاینه و بررسی آزمایش خون قابل تشخیص است.
یکی از شاخههای طب داخلی در علوم پزشکی، هماتولوژی است. در علم هماتولوژیِ به بررسی و مطالعه در مورد خون و آزمایشهای خونی که شامل : فیزیولوژی، آسیب شناسی، تشخیص، درمان و پیشگیری در اختلالات مرتبط با خون میپردازند.
از جمله بیماریهایی که در طب هماتولوژی مورد بررسی قرار میگیرد شامل موارد زیر است:
- هموفیلی،
- لخته شدن خون
- لوسمی
- لنفوم
- میلوما
- و کم خونی داسی شکل
اختلالات سلولی خون چیست؟
خون از ترکیب گلبولهای قرمز + گلبولهای سفید + پلاکت + پلاسما تشکیل شده است.
اختلالات سلولی خون زمانی رخ میدهد که بخشی ازسلولهای خونی شما دچار مشکلاتی شود.
این اختلال میتواند در تعداد گلبول های قرمز خون رخ دهد به گونهای که اگر تعداد گلبولهای قرمز در خون پایین باشد، فرد دچار کم خونی میشود.
این اختلال ممکن است در تعداد گلبولهای سفید خون رخ دهد به گونهای که اگر تعداد گلبولهای سفید در خون کاهش پیدا کند فرد دچار بیماری لوکوپنی میشود.
بیوشیمی علمی است که به مطالعه واکنشهای شیمیایی که درون ارگانیسمها صورت میگیرد میپردازد. بیوشیمی با ساختار و عملکرد اجزای سلولی مثل کربوهیدراتها، لیپیدها، پروتئینها، اسیدهای نوکلئیک وگونههای دیگری از زیست مولکولها سروکار دارد.
یکی ازاصلیترین بخشهای یک آزمایشگاه، در بخش بیوشیمی است، در مجموعه بیوشیمی توسط آزمایشاتی که در ادرار، خون و میزان مایعات بدن وجود دارد را مورد آزمایش قرارمی دهند و میزان مواد شیمیایی که به طور طبیعی یا غیر طبیعی در عملکرد اندامهای بدن وجود دارد را مورد ارزیابی قرار می دهند.
آزمایشات مربوط به بیوشیمی را می توان هم با معده خالی و هم با معده پر طبق تشخیص پزشک انجام داد.
خونی که در بدن ما جریان دارد مانند یک جریان پاکسازی، ذرات، سموم، مواد زائد حاصل شده از سوخت و ساز سلولها واملاح اضافه را از کلیهها عبور میدهد و طی واکنشهایی این مواد تبدیل به اسیدها، بازهای آلی، مواد معدنی و فراورده های نیتروژنی به صورت ادرار دفع میشوند. بنابراین این عضو در بدن ما بسیار حیاتی و مهم است و هر اختلال و مشکلی که به دلیل بیماری در این چرخه ایجاد شود در ادرار به صورت تغییرات شیمیایی مشخص میشود و با انجام آزمایش ادرار قابل تشخیص است.
آزمایش ادرار برای بررسی موارد زیر توسط پزشک تجویز می شود.
- تعیین وجود قند درادرار بیماربرای تشخیص دیابت
- وجود سنگ کلیه در کلیهها
- فشارخون بالا
- بعضی بیماریهای کلیوی و کبدی
- عفونت دستگاه ادراری
- عفونت کلیهها و مثانه
- و بسیاری آزمایشهای دیگر که توسط پزشک برای سلامت عمومی بدن تجویز می شوند.
برای بررسی آزمایش ادرار به 3 روش آنالیز انجام می شود.
روش اول : آنالیز توسط آنچه که در رنگ ادرار دیده و انجام میشود.
ادرار به طور طبیعی رنگ زرد کم رنگ دارد، دلایل تغیر رنگ ادرار ممکن است به دلایل مشکلاتی باشد که در بدن بوجود می آید. به طور مثال دیدن کف در ادرار میتواند مربوط به مشکلات کلیوی باشد، کدر شدن رنگ ادرار ممکن به دلیل عفونتی در بدن باشد و یا دیدن خون در ادرار، مربوط به بیماری در مجاری ادراری یا کلیهها باشد.
روش دوم: استفاده از میکروسکوپ
آنچه که با میکروسکوپ دیده میشود با چشم غیر مسلح قابل دیدن نیست مانند باکتریها، گلبولهای سفید خون و گلبولهای قرمز خون
روش سوم: استفاده از نوار شیمایی یا آزمایش دیپ استیک
در این روش یک نوار پلاستیکی نازک را به ادرار آغشته می کنند، مواد شیمیایی که در این نوار وجود دارد با ادرار واکنش نشان می دهد و با تغییر رنگ روی نوار مشخص می گردد.
هورمون ها مواد شیمیایی هستند که در پاسخ به یک محرک خاص از غـدد ساختـه شده و بـه درون خـون ترشـح میشوند، پیـام را در سرتاسر بدن حمل میکنند و آن را به تمامی سلولهای هدف می رسانند.
گیرنده هورمـون که روی سلـولهـای هـدف قرار دارد، به سلول مورد نظـر متصل شده و باعث تغییر اعمال آن سـلول میشـوند. به بیان دیگر، هورمونهـا اثر کنترلی روی سلـولهای بـدن دارند. برخی هورمونها اعمـال موضعـی (مربوط به محل خاصی در بدن) و بـرخی اعمال عمومی دارند.
در بـدن انسـان دو نـوع کلـی هـورمـون وجـود دارد: هـورمـونهـای استـروئیـدی مانند هورمونهـای جنسی و هـورمونهای آمینواسیـدی. گیرندههای هورمونهای آمینو اسیدی در روی سلولهای هدف قرار دارند و گیرندههای هورمونهای استـروئیدی در درون سیتوپلاسـم و یـا روی هستـه سلـول هـای هـدف قـرار دارنـد. انسـولیـن، گلـوکاگـون، هـورمـون رشـد، هـورمـونهـای تیـروئیـد، کـورتیـزول و هـمچنیـن هورمونهای جنسی مانند تستوسترون، استروژنوپروژسترون از معروف ترین هورمونهای بدن هستند.
ارگان های مهمی که اختلال در عملکرد آن ها موجب عدم تعادل هورمونی می شود شامل موارد زیر هستند:
• تیروئید
• پاراتیروئید
• هیپوفیز
• تخمدان ها
• بیضه
• غدد آدرنال یا غدد فوق کلیوی
• پروستات
ایمونولوژی بالینی یکی از شاخههای علوم پایه بوده که به بررسی انواع واکنشهای ایمنی بدن انسان در برابر آنتیژنهای بیگانه و روند ایجاد مصونیـت در برابـر عوامل بیمـاری زا میپردازد. این علـم هم به جنبههـای فیزیولوژیک پاسـخ دفاعی بدن به عوامل بیگانـه، و هم به جنبههای پاتولوژیک سیستم ایمنی مانند بیماریهای خودایمنی، حساسیـت، نقـص ایمنـی، واکسیناسیـون و پیـوند اعضـاء میپردازد. سیستـم ایمنـی بـدن سیستمـی پیچیـده متشکـل از واکنشهـای سلولـی همـورال با عملکـردی متفـاوت و مرتبـط بـوده و در صورت کوچکتـرین تداخـل و یا ناهمـاهنگـی منجر به بـروز بیماریهـای متنوع میشود. با استفـاده از روشهای ایمونواسی میتوان انواع هورمونها، تومورمارکرها، آنتیبادی علیه عوامل عفونی و نیز آنتیبادیهای عامل بیماریهای خود ایمنی را شناسایی کرد.
بخـش ایمونـولوژی در آزمـایشگاه به بررسـی و انجـام کلیـه آزمایشهـای تخصصـی و فوق تخصصـی مرتبـط با سیستـم ایمنـی انسان میپردازد. تشخیص آنتي باديها و آنتيژنهاي مربوط به عوامل عفونی، انجام آزمایشهای تخصصی در افراد مبتلا به آلرژی و انجام تسـتهـای تخصصـی و فـوق تخصصـی مربـوط به طيـف وسیـعـی از بيماريهــای اتوايمیـون تنهــا بخشـی از فعـالیتهـای ایـن واحــد از آزمایشگاه است.
ایمونولوژی، مطالعهی سیستـم ایمنی و شاخـهی بسیــار مهمـی از علـوم پزشکـی و زیستـی اسـت. و سیستـم ایمنـی بـدن مـا را از طریـق خطوط دفاعی مختلف در برابر عفونت محافظت میکند. اگر سیستم ایمنی بدن آنطور که بایـد عمل نکنـد، میتوانـد منجر به بیمـاریهایی مانند بیماریهای خودایمنی، آلرژی و سرطان شود. همچنین اکنون مشخص شده است که پاسخهای ایمنی به ایجاد بسیاری از اختلالات شایع که ایمونولوژی در نظر گرفته نمیشوند نیز کمک میکند، از جمله اختلالات متابولیک، قلبی عروقی و عصبی مانند آلزایمر.
سیستم ایمنی بدن:
سیستـم ایمنـی بـدن، سیستـمی پیچیـده از ساختارها و فرآیندهـاست که سبب محافظـت از بدن در برابـر بیماریهـا مـیشود. اجـزای مولکولی و سلولی سیستم ایمنی را تشکیـل میدهنـد. عملکـرد این اجزاء به مکانیسـمهای غیر اختصاصـی، مکانیسـمهـای ذاتـی یک ارگانیسم و واکنشهای پاسخ دهنده، که با عوامل بیماریزای خـاص سازگار هستنـد، تقسیـمبنـدی مـیشـود. ایمونولوژی بنیـادی یا کلاسیک شامل مطالعه اجزای سازنده سیستم ایمنی ذاتی و سازگار است.
۱) ایمنی ذاتی اولین خط دفاعی و غیر اختصاصی بدن است، که در برابـر تمام پاتوژنهـای بالقوه یکســان عمل میکند، بـدون اهمیـت به اینکه با هم تفاوت دارند. ایمنی ذاتی شامل سدهای دفاعی (مانند پوست، بزاق) و سلولها (مانند ماکروفاژها، نوتروفیلهـا، بازوفیلها، ماست سلها) است.این اجزا آمادهی حمله به جزء خارجی و محافظت از ارگانیسم در روزهای اول از عفونت میشود. این امر برای پاکسازی عامل بیماریزا کافی است، اما در موارد دیگر، خط دوم دفاعی وارد عمل میشود.
۲) ایمنی اکتسابی دومین خط دفاعی است که شامل ایجاد حافظه در مقابل عفونتها میشود، بنابراین میتواند پاسخ تقویت شده خاص را به پاتوژن یا ماده خارجی ایجاد کند.
ایمنی اکتسابی شامل ایمونوگلوبولین (آنتیبادیهایی) است که سبب ایجاد ویژگی اختصاصیت و خاطره میشود.
اجزای سیستم ایمنی اکتسابی توسط قطعاتی از میکروارگانیسم به نام آنتیژن، تحریک میشوند. زمانی که آنتیژنها توسـط سلولهای ارائه دهنده آنتیژن به لنفوسیتها معرفی میشوند، لنفوسیتها سلولهایT و سلولهای B را تولید میکنند. به طور کلی 5 ایزوتیپ از مولکولهای ایمونوگلوبولین وجود دارند که شامل IgG,IgM,IgD,IgA و IgE هستند.
- IgGایزوتوپ اصلی حاضر در سرم است.
- IgA نقش مهمی در غشاهای موکوسی دارد.
- IgMایزوتوپی است که سبب بروز پاسخ اولیه به آنتی ژن خارجی می شود.
- مولکـولهـای IgD به عنـوان رسپتـورهای سطح سلول عمل میکند.
- IgEنقـش مهمـی در محافظت از بـدن در برابر عفونتهـای انگلـی و حساسیتهای شدید دارد.
لنفـوسیــتهـای خـون محیــطی از ۹۰-۷۰ درصـد سـلــول T و ۱۰- ۵ درصــد سلــول B و ۱۰-۱ درصــد سلـولهـای کشنـده طبیـعی (NK Cells) تشکیل شدهاند. تمام این سلولهـا از سلـولهای بنیـادی در مغـز استخـوان نشـات میگیرنـد.زیر مجموعههـای لنفوسیتها توسـط بیـان مارکـرهـای سطحـی خـود بـه نام آنتیژنهـای CD تعریف میشونـد. سلولهـای T توسط مارکرهـای سطـح سلولـی به نام+CD3 همراه با زیر مجموعههای کمکی (Th) به نامهـای +CD3 و +CD4 طبقهبندی میشـوند. سلـولهـای +B، CD19 و سلولهـای کشنـده طبیعی +CD16 و +CD56 هستند.
سلـولهـای T نابـالغ از مغـز استخـوان تولیـد شــده و در هنگــام حرکـت در طـول غـده تیمـوس نـوزاد بالــغ میشــود. سلـولهــایT بالــغ، قطعـات پپتیدهای آنتیژنی را زمانی شناسایی میکنند که به آنها توسط مولکولهای MHC ( کلاس ۱ و ۲ ) متصل شوند.
مولکولهای MHC بدن را قادر به شناسایی و تمیز دادن سلولهای خودی از غیر خودی میکنند.
MHC کلاس ۱ در سطح همــهی سلولهـای نوکلئوتیـدی بیان شـده در حالـی که MHC کلاس۲ فقـط در سطـح سلولهـای APC بیـان میشوند.زمانی که اجزای سیستم ایمنی به طور کامل تکامل نیافته است و یا کنترل آن به هم میخورد، اختلالات ابتدایی ایمنی (PID) به وجود میآید.
با اینکـه ایـن اختلالات بیشتـر در دوره کودکـی رخ داده امـا میتوانـد در هـر سنـی ایجـاد شود. رایجتـرین PID آنهـایی هستنـد که از کمبود ایمونوگلوبولینها IgG، IgA و یا IgM ایجاد میشوند.
نقص ایمنی و ایمونولوژی بالینی:
نقص ایمنی شامل مشکلاتی در سیستـم ایمنـی بـدن اسـت که توانایـی ایجـاد دفـاع مناسـب را مختـل مـیکنـد کـه تقریبـا همیشـه با عفونتهای شدیدی همراه هستند.
دو نوع نقص ایمنی وجود دارد:
۱) نقص ایمنی اولیه، معمولا از بدو تولد وجود دارد، به طور کلی ارثی است و نسبتا نادر است.
۲) ننقص ایمنـی ثانویـه، که عمومـا در اواخـر عمر و ممکـن است به دنبـال عفونت ایجـاد شـود. همانطور که در ایـدز پس از عفونت HIV اتفاق میافتد.
.(به منظور کسب اطلاعات بیشتر دربارهی بیماری منتقل شونده از رابطه جنسی، کلیک فرمائید.)
سیستم ایمنی افرادی که از بیماریهای خود ایمنی رنج میبرند، قابلیت تشخیص مولکـولهای “خودی” را از مولکولهای “غریبـه یا غیر خودی” ندارد. ایمونولوژی، تستهای آزمایشگاهی متعددی را برای شناسایی بیماریهای خود ایمن فراهم نموده است.
بیماریهای خود ایمن ممکن است به صورت بیماریهای خود ایمن “اولیه” توصیف شوند، مانند دیابت نوع ۱، که ممکن است از بدو تولد یا دوران نوزادی بروز کند، یا بیماریهای خود ایمن “ثانویه”، که دیرتر در طول زندگی و بسته به فاکتورهای مختلف بروز میکنند.
Rheumatoid arthritis و Multiple sclerosis به این گروه تعلق دارند.
همچنین، بیماریهـای خـود ایمـن بسته به محل اثرشان نیز میتوانند گروهبندی شوند، مانند Crohn’s Disease که دستگاه ادراری را تحت تاثیر قرار داده، یا (systemic lupus erythematosus) SLE که بر روی سیستم عصبی تاثیر میگذارد.
آسم یک بیماری ضعیف کننـده و گاهی کشنـده است. این بیمـاری معمولا زمانـی رخ مـیدهد که سیستـم ایمنـی به ذرات تنفسـی از هوا واکنش میدهد و میتواند سبب ضخیم شدن راههای هوایی بیماران در طول زمان شود. کهیر زمانی ایجاد میشود که ماستسلها در اپیدرم فعال میشوند.
در بیماران با کهیر مزمن، بسیـار نادر است که یک آلـرژن شناسایـی شود. مدیـریت این بیمـاری توسط آنتـی هیستامیـنهای خوراکـی است.
تورم رگهای لنفاوی حالتی است که میتواند هر قسمتـی از بـدن مانند زبان، دستگاه تناسلـی و دستها و پاهـا را تحت تاثیـر قـرار دهد. علت معمول این مشکل، فعالیت ماست سلها در قسمت عمقی پوست است.
آنافیلاکسی:
آنافیلاکسی واکنشی است که به عنوان عامل تهدید کننده زندگی محسوب میشود.
ویژگیهای بالینی معرف این حالت شامل انسداد راههای تنفسی و فشار خون پایین است.
دیگر علائم نیز شامل کهیر، تورم رگها، درد غیرطبیعی در شکم، حالت تهوع و اسهال است.
سرطان:
سرطان به معنی رشد و تکثیر غیرطبیعی و کنترل نشده سلولهاست و توسط مجموعهای از ویژگیها مشخـص میشود که یکی از آنها، ظرفیت سلولهای سرطانی برای جلوگیری از تخریب ایمنی است.
با آگاهی از اینکه فرار از سیستم ایمنی بدن میتواند در بروز سرطان نقش داشتـه باشد، محققـان برای غلبه بر سرطان به دستکـاری سیستم ایمنی روی آوردهاند (Immunotherapy).
TDM شاخــهای از بیـوشیمـی بالینـی و فارمـاکولوژی بالینـی میبـاشـد که به بررسـی میـزان غلظـت داروهـا در خـون مـیپردازد. TDM با تنظیم میزان دارو از طریق انجام آزمایشات بالینی و تایید نتایج آنها در جمعیتهـای مختـلف سعی در بهبود شرایط درمانی بیماران نموده است.
انجام TDM برای اکثر داروها نیاز نیست و بیشتر در درمان طولانی مدت با یک دارو، عدم رابطه مستقیم بین میزان مصرف و اثر دارو، ارتباط بین غلظت سرمی و میزان اثر دارو، عدم تجویز دارو با مشاهدات بالینی، خطر بـروز بیمـاری هـای مهلک و داروهـای با دامنـه اثر محدود استفاده می شود. سطح درمـانی غلظتـی از دارو در سـرم است کـه در بیشتـر افـراد در آن محـدوده، اثرات درمانی ظاهـر شـده و خطر سمیّت دارو انـدک است. پائین تر از این محـدوده داروها بی اثر هستنـد و بالاتر از این محدوده عـوارض سمّی داروها می تـوانند منجـر به آسیـب بافتهـا و اندام هـای مختلف شـوند. در هنگام تفسیر نتایـج غلظت دارو، عواملی مانند زمان، مقـدار و چگونگی مصـرف دارو، پاسخ بیمار و اهداف بالینی مورد نظر بایـد در نظر گرفتـه شـود. این عوامـل می تواننـد در شناسـایی میـزان مناسب دارو با پاسـخ درمانی بهتر و عوارض سمی کمتر کمک کننده باشند. همچنین زمان نمونه گیری خون، شرایط نگهـداری و ذخیـره سازی نمونه، دقـت و صحـت روش اندازه گیـری ، تفسیـر نتایـج غلظـت دارو را تـحت تـاثیر قـرار مـی دهـد. TDM درشـرایط فیزیولـوژیک خـاص، در طی درمـان اولیه، تغییر میزان دارو، عدم موفقیت درمانی، بهینه سازی درمان، شک به مقدار بیش از حـد دارو و یـا شرایط پاتـولوژیک درخواسـت میشود.
زمــان انجــام آزمـایـش پایــش سطـح درمــانـی داروهــا بسیـــار مهـــم مـیبــاشـد،
سعی کنید برای انجام آزمایش طبق دستور پزشک به آزمایشگاه مراجعه نمایید.
• Tacrolimus
• Valproate Na./Depalein
• Levetiracetam
• Salisylic acid CAspirin
• Li Lithium
• Digoxin
• Phenytoin
• Carbamazepine
• Lamotrigine
• Phenobarbital
• Primidone
• Cyclosporin
• Oxcarbazepine
• Oxcarbazepine
از آنجائیکـه شـناسـایی دقیـق و سریـع عوامـل عفونــی از مطالبات مهم جامعه پزشکی مــی باشد، روشهــای مولکـولـی در مـوارد زیـادی جایگزین روشهای کشت میکروبی و سرولوژیک گشته اند. در میان روشهـای مولکـولی، روشPCR و مشتقـات آن از جمله Real-Time PCR گسترش روزافزونی در شناسایی عوامل عفونت زا داشته اند. ایـن روش که بر مبنای شناسـایـی و تکثیر ژنوم میکـروارگانیسم هـا عمل می کند، دارای حساسیت بسیار بالایـی در تشخیـص می باشد بطوریکـه قادر است تعداد بسیـار انـدک پاتوژنها را کـه بـا روشهـای دیگر قابل شناسایی نیستند، تشخیص دهد.
PCR مخفـف polymerase chain reaction یا واکنش زنجیرهای پلیمراز اسـت. این تست برای شناسـایـی مـاده ژنتیکـی یک ارگانیسـم خاص مثل ویــروس انجــام میشود که به کمک آن توالی کوتــاهــی از DNA یا RNA تحلیل میشود، بدین صورت که اگر ماده ژنتیکی مرتبط به ویروس یا ژن بیماری زا در نمونه بیمار وجود داشته باشد، آن را چند برابر میکند و به این روش پزشکان به راحتی میتـوانند ابتلا به آن بیماری را تشخیص دهند. همچنین می توان طیف گستردهای از بیماریهای ارثی را نیـز از طریق آزمایشات PCR شناسایی و بررسی نمود.
امروزه با توجه به گستـرش استفـاده از محصـولات سلولـی در روند درمـان، تکنیکهــای مولکــولـی به عنوان روشــی تکمیلــی و ابــزاری قدرتمند به منظور تعیین هویت سلولی، از اهمیت ویژهای برخوردار هستند.
این توانایی در مراحل اولیه عفونـت که پاتوژن با روشهـای دیگـر قابـل تشخیـص نمی باشد، بسیار ارزشمنـد است. همچنین ایـن روش دارای اختصاصیت و نیز سرعت پاسخ دهی بسیار بالایی می باشد. سرعت پاسـخ دهـی بالا یکـی از ضروریـات تشخیـص برخی بیمـاری های حاد عفونی است چرا که تشخیص سریع کمک موثری در درمان بیماری دارد.
به دلیل حساسیت بالای آزمایش های مولکولی در نظر گرفتن فضای مناسـب و بخش هـای کاملا مجـزا در هر مرحلـه کاری، استفـاده از کیتها و موادمصرفی معتبر و با کیفیـت، پرسنل مجرب و با دقت بالا و استفاده تجهیزاتی چون هود لامینار، سانتریفیوژ، ترموسایکلر و سیستم Real-Time PCR الزامی می باشد.
از دیگر مزایای مهم این تکنیک، توانایی آن درتعییـن تعداد عوامل بیمـاری زا پاتوژنها می باشـد که خصوصـاً در برخی عوامـل ویروسـی مانند ویروسهای عامـل هپاتیت C و B ، HIV و CMV اهمیت بالایـی دارد. همچنیـن تعییـن ژنوتیپهــای ویروســی بخصـوص HCV و HPV حائز اهمیت است. حساسیت،اختصاصیت و سرعت این روش می تواند روند درمان بیماری را کاملا تغییر دهد.
با توجه به ویژگیهای مذکور، آزمایشگاه تشخیص طبی پاتوبیولوژی و مولکولی دکتر مصـدق با راهانـدازی بخـش تشخیــص مولکــولـی، اقدام به ارائه خدمات در این زمینه نموده است.
بخـش مذکــور با استفــاده از کـادر علمــی مجرب و فناوریهــای روز و نیز رعایـت استانــداردهـای جهانـی در کنتــرل کیفــی آزمایشــات؛ شناسایی کیفی، کمیت سنجی و تعییـن ژنوتیـپ به روش مولکـولی را در دستـور کـار خـود قــرار داده اسـت و آمــاده تعــامل با جامعـه پزشکی در راستای بر طرف نمودن نیازهای تشخیصی و برقراری ارتباط علمی می باشد.
آزمایشگاه دکتر مصدق از کیت های تشخیصی معتبر خارجی استفاده می کنـد که دارای قـدرت تشخیصـی بسیار بالایـی است. مبنـای تشخیص کلیه کیت ها کاوشگر فلورسانس اختصاصی با دستگاه امریکایی Real-Time PCR می باشد که به همراه کنترل های مثبت و منفی جهت افزایش صحت انجام می شوند.
این مرکز به منظور اهمیت و حفظ سلامت مراجعین محتـرم، مجهـز به دو بخـش مجـزا برای نمونه گیـری تست کوید- ۱۹ از بیمــاران و مسافران پروازی می باشد.
پس از نمونه گیری و انتقال به بخش مولکولی، فرآیندهای آزمایش روی نمونه آغاز می گردد. ابتـدا در اتاق استخـراج ژن، با استفــاده از کیت های اختصاصی ماده ژنتیکی از بقیه نمونه جدا شده سپس به بخش آماده سازی واکنش PCR منتقل می گردد. در اتاق Pre-PCR مستر میکس (آنزیمها و مواد شیمیایی اختصاصی) به نمونه ژن اضافه می شود. محلول های واکنش آمـاده شده به اتاـق PCR منتقل شده و در دستگاه Real-Time PCR قرار میگیـرد. پـس از چرخههــای متمــادی سرمایــش و گرمــایش، میلیــونها کپی از مــاده ژنتیکی نور فلورسنت تولید میکند. در پایان واکنش و آنالیز داده ها نتیجـه تـست مشخص می گــردد. آماده شــدن جــواب آزمــایش PCR کرونا اغلب کمتر از ۲۴ ساعت زمان میبرد.
در حال حاضر آزمایش PCR به عنوان استاندارد طلایی تشخیصی ویروس کرونا در سراسر جهان شناخته میشود.
کشت ادرار:
این آزمایش برای تشخیص عفونت مجاری ادراری در مبتلایـان به دیـزوری، تکرار و اضطرار در دفع ادرار مـورد استفـاده قرار مـیگیرد. در زنان و مردان عفونت مجاری ادراری ممکن است بدون علامت، حاد و یا مزمن باشد. عامل عفـونت در بیشتـر موارد باسیـلهـای رودهای به ویژه E.coli، گونههای پروتئوس و انتروکوکها میباشد. در ده درصد عفونتها ممکن است دو باکتری عامل عفونت باشند. وجود بیش از سه نوع باکتری در کشت نشانگر عدم جمعآوری صحیح نمونه و آلودگی است.
کشت مدفوع:
کشـت مدفـوع برای بیمـاران دچـار اسهـال شدیـد، تب و نفخ شکمـی درخواسـت مـیشود. به طـور طبیعی مدفـوع حاوی باکتـری و قـارچ زیادی میباشد. ولی باکتریهای نظیر سالمونلا، شیگلا، کمپیلوباکتر، یرسینیا، اشریشیاکلی و استافیلوکوک پاتوژن برای روده بیماریزا هستند.
کشت خون:
هنگامی که سرعت تکثیر باکتریها به حـدی برسـد که سیستـم رتیکولواندوتلیال نتواند آنهـا را از بـدن حذف کنـد باکتـریمـی ایجـاد میشود. با کتریها به طور عمده از مناطق خارج عروقی و از طریق عـروق لنفاتیک وارد خـون میشـوند. به طور طبیعـی ماکـروفاژهای ثابـت کبـد و طحـال بعـد از چنـد دقیقه تـا چنـد سـاعت باکتریها را از جـریـان خـون حـذف میکنند ولی گاهی تعـداد باکتـریهـا از حد توانایی سیستم فراتر میرود و سپتی سمی رخ میدهـد. کشت خون میتواند در درمان این عفونتهای کشنده کمک کننده باشد.
کشت خلط:
کشت خلط برای تعیین وجود باکتری بیماریزا در مبتلایان به عفونتهای تنفسی مانند پنومونی انجام میشود.
کشت زخم:
کشت زخـم برای تشخیـص وجـود عـوامل بیـماریزا در بیـماران مشکـوک به عفـونت زخـم انجـام میشود. عفونتهای زخم اغلب به وسیله ارگانیسمهای چرکزا به وجود میآیند، که ممکن است باکتریایی، قارچی یا انگلی باشند.
وظایف بخش میکروبشناسی:
• دارای برنامهی كنترل كیفی براساس الزامات مرجع سلامت
• تحویل گرفتن نمونهها از واحد نمونهگیری و نگهداری نمونهها در شرایط مناسب حرارت طبق استانداردهای موجـود در هر آزمایش
• ببررسی نمونهها از نظر مقدار و عوامل مداخلهگر قبل از انجام آزمایش
• عودت نمونههای نامناسب جهت تکرار نمونهگیری و تکرار آزمایشات در صورت مشاهده موارد مشکوک
• انجام کنترل کیفی دستگاهها، محیطهای کشت، دیسکهای آنتی بیوگرام، معرفهای مورد استفاده
• انجام کشتهای میکروبی و خواندن و تفسیر آنها بعد از ۲۴ تا ۴۸ ساعت
• خواندن کشتهای خون و تفسیر آنها بعد از ۲۴، ۴۸ ساعت و سه هفته و یک ماه
• تشخیـص و تعییـن انواع باکتـریهـا در نمونههای میکروبشناسـی از طریق استفـاده از محیطهـای کشت افتـراقی و آنتـیسرمهای مربوطه
• تهیه و نگهداری صحیح محیطهای کشت روتین، اختصاصی و افتراقی جهت شناسایی باکتریها
• سرعت و دقت لازم در انجام وظایف محوله و انجام صحیح مستند سازیهای لازم
• تشخیص صحیح نمونههای کنترل کیفی خارجی
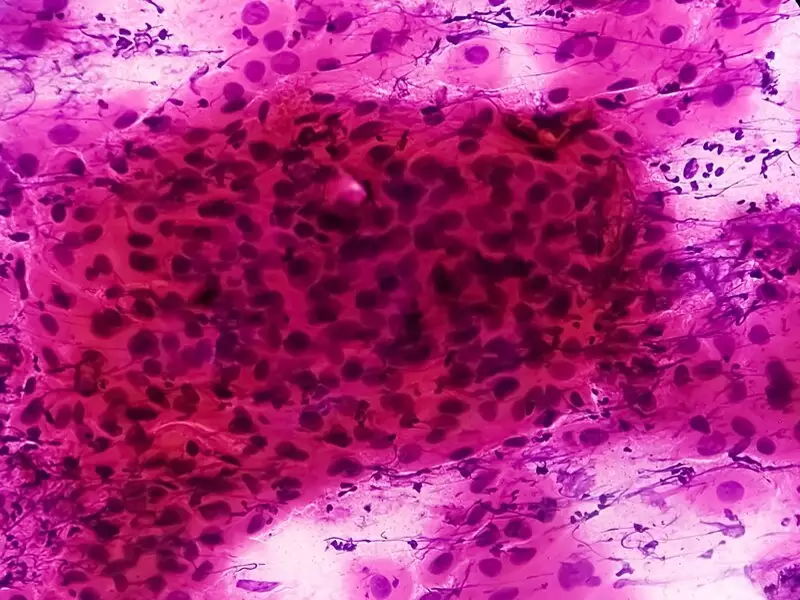
ایـن آزمـایـش مـعمـولاً بـرای بـررسـی سـرطـانهـا و تـغییـرات پیـش سـرطانی مورد استفاده قـرار میگیـرد. همچنیـن ممکـن اسـت بـرای جستجوی عفونتهای ویروسی در سلولها نیز استفاده شود.
البته آزمایش سیتولوژی با نمونهبرداری متفاوت اسـت زیرا فقط سلـولهـا بررسـی میشـوند نه تکههـای بـافت. بعنـوان مثال یک نـوع آزمایش سیتولوژیک بزاق مخلوط با مخاط و سایر مواد سرفه شده (خلط)
برخی از مثالهای دیگر عبارتند از:
بررسی سیتولوژی ادرار
تست پاپ اسمیر از دهانه رحم
سیتولوژی ادرار:
آزمایش سیتولوژی ادرار آزمایشی است که برای تشخیص سرطان و سایر بیماری های دستگاه ادراری استفاده میشود.
نحوه انجام نمونه گیری:
بیشتـر اوقـات، نـمونه به عنـوان نـمونــه ادرار صـاف در مطـب پزشـک یا خـانـه جمـع مـیشود. ایـن کار با ادرار در ظـرف مخصـوص انجـام میشود.
روش درسـت گرفتـن بـرای جلـوگیـری از ورود میکـروبهـای آلـت تنـاسـلی مــرد یا واژن به داخـل نمـونـه ادرار بسیــار مهــم اسـت. بــرای جمـعآوری ادرار ، ممکـن است یـک کیـت مخصـوص تمیـز کردن که حـاوی یک محلـول پـاک کننـده و دستمـال مرطـوب استـریل باشد از آزمایشگاه خود بگیرید.
نمونه ادرار میتواند در طی سیستوسکوپی نیز جمع آوری شود. در طی این روش، پزشک با استفاده از ابزاری نازک و لوله ماننـد که در انتهای آن دوربین قرار دارد ، داخل مثانه شما را بررسی میکند.
نمونه ادرار به آزمایشگاه فرستاده و زیر میکروسکوپ بررسی میشود تا سلولهای غیر طبیعی بررسی شوند.
آزمایش سیتولوژی تست پاپ اسمیر:
یکی دیگر از تکنیکهای سیتولوژی ، تراشیدن یا براش کردن آرام برخی از سلولها از اندام یا بافت مورد آزمایش است.
معروفترین آزمایش سیتولوژی که از این طریـق سلولهـا را جمـعآوری میکنـد، تسـت پـاپ اسمیـر و جمـعآوری نمونـه از دهانـه رحـم است
نحوه انجام نمونه گیری:
از یک میله قاشقـی شکل و یا برس کوچـک برای برداشتـن سلولها از دهـانـه رحم (قسـمت تحتانـی رحـم) برای آزمایـش پـاپ استفاده میشود.
سیتولوژی به عنوان آزمایش تشخیصی یا غربالگری:
از آزمایشات سیتولوژی ممکن است بعنوان آزمایشات تشخیصی یا غربالگری نیز استفاده شود.
آزمایش تشخیصی فقط برای افرادی که علائم ، نشانه ها یا دلیل دیگری دارند که ممکـن است به بیمـاری خـاصی (مانند سرطان) مبتلا باشند ، استفاده می شود.
از آزمایش غربالگری برای یافتـن افـرادی که حتـی قـبل از بـروز علائم ممکـن است بیمـاری خاصـی داشته باشند استفــاده میشود. امـا آزمایش غربالگری همیشه وجود بیماری را ثابت نمیکند.
غالباً، در صـورت مثبت بودن نتیجه آزمایش غربالگری (یعنی اگر چیزی در آزمایش غربـالگری یافت شود) از تسـت تشخیصی استفـاده می شود.
برخی از آزمایش های سیتولوژی، ماننـد تست پاپ ، عمدتا برای غربالگری استفاده میشود ، در حالی که برخی دیگر می توانند به طور دقیق سرطان ها را تشخیص دهند.
هنگامی که نتایج سیتولوژی، سرطان را نشان دهد ، اغلب برای اطمینان قبل از شروع درمان ، نمونه برداری نیز انجام میشود.